
Ein erhöhter Cholesterinwert gehört zu den häufigsten Befunden in der Routinediagnostik und sorgt dennoch immer wieder für Unsicherheit. Oft steht dabei vor allem das LDL-Cholesterin im Fokus, während die grundlegenden Zusammenhänge des Fettstoffwechsels weniger Beachtung finden. Um erhöhte Werte sinnvoll einordnen und gezielt beeinflussen zu können, ist es daher entscheidend, die Funktionen von LDL und HDL im Kontext des gesamten Stoffwechsels zu verstehen. Außerdem erfährst du, wie Rote Bete die Cholesterinwerte auf natürliche Weise regulieren kann.
LDL und HDL verstehen: Was Cholesterin im Körper macht
Bevor wir uns ansehen, was du gegen einen zu hohen Cholesterinwert tun kannst, lohnt sich ein Blick auf die Grundlagen. Cholesterin ist nämlich nicht per se schlecht, im Gegenteil. Dein Körper braucht diese fettähnliche Substanz, um Zellmembranen aufzubauen sowie Hormone wie Östrogen, Testosteron und Cortisol zu bilden.
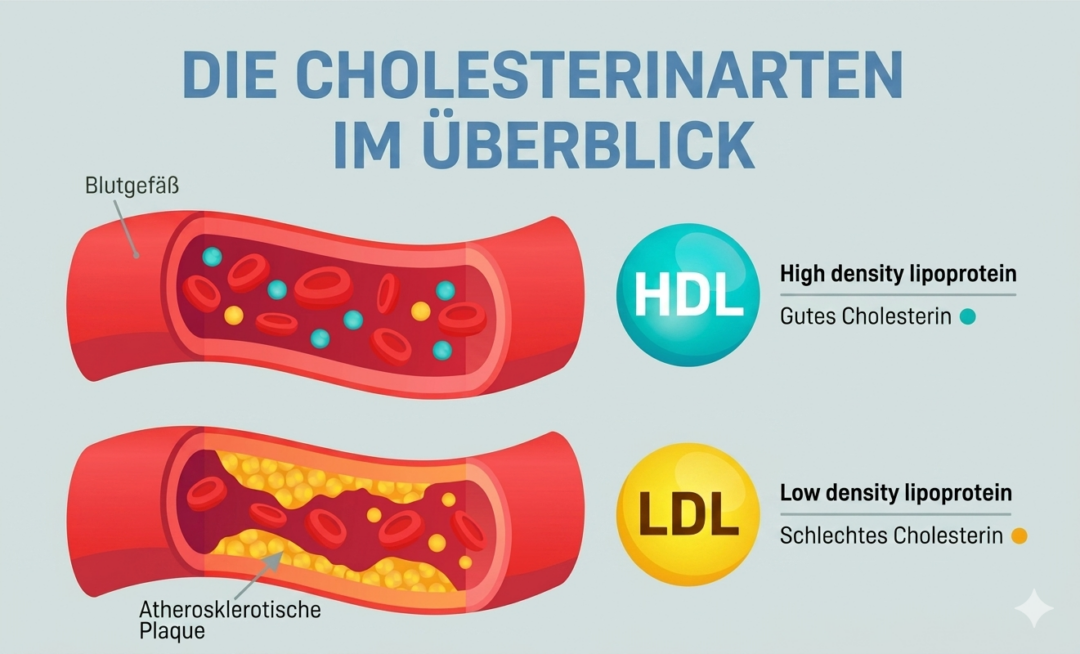
Das Problem entsteht erst, wenn das Cholesterin in den falschen „Verpackungen“ durch deinen Blutkreislauf transportiert wird. Denn Cholesterin ist nicht wasserlöslich und braucht sogenannte Lipoproteine als Transporter. Hier kommen die zwei bekanntesten Vertreter ins Spiel:
- LDL-Cholesterin (Low Density Lipoprotein): Bringt Cholesterin von der Leber zu den Körperzellen. Wenn der LDL-Cholesterinwert zu hoch ist, kann sich überschüssiges Cholesterin in den Gefäßwänden ablagern, deshalb gilt LDL als das „schlechte“ Cholesterin.
- HDL-Cholesterin (High Density Lipoprotein): Funktioniert wie eine Müllabfuhr und transportiert überschüssiges Cholesterin zurück zur Leber, wo es abgebaut wird. Ein hoher HDL-Cholesterinwert gilt deshalb als günstig (1).
Ab wann ist der LDL-Cholesterin zu hoch?
Die Frage nach einem „zu hohen“ LDL Wert lässt sich nicht mit einem einzigen festen Wert beantworten. Ein Wert, der bei einer Person noch als unproblematisch gilt, kann bei einer anderen bereits eine therapeutische Relevanz haben. Entscheidend ist deshalb nicht nur der Laborwert selbst, sondern immer das persönliche Risiko für Herz-Kreislauf-Erkrankungen.
Aus diesem Grund arbeiten viele medizinische Leitlinien mit einer Einteilung in Risikogruppen. Je höher das individuelle Risiko, desto niedriger sollte der LDL-Cholesterinwert sein.
| Risikogruppe | Typische Merkmale | LDL-Zielwert |
| Niedriges Risiko | Gesund, keine kardiovaskulären Risikofaktoren | unter 116 mg/dl (< 3,0 mmol/l) |
| Mäßiges Risiko | Leichtes Übergewicht, grenzwertiger Blutdruck | unter 100 mg/dl (< 2,6 mmol/l) |
| Hohes Risiko | Ausgeprägter Bluthochdruck, familiäre Hypercholesterinämie, Raucher | unter 70 mg/dl (< 1,8 mmol/l) |
| Sehr hohes Risiko | Bestehende Herzerkrankung, Diabetes mellitus | unter 55 mg/dl (< 1,4 mmol/l) |
| Höchstes Risiko | Zweiter Herzinfarkt oder Schlaganfall innerhalb von zwei Jahren trotz medikamentöser Therapie | unter 40 mg/dl (< 1,0 mmol/l) |
Was bedeutet das für dich: Wichtig ist die Gesamtbetrachtung. Ein einzelner Cholesterinwert allein ist nur begrenzt aussagekräftig. Erst das Zusammenspiel von LDL, HDL und weiteren Blutfettwerten wie den Triglyceriden gibt ein realistischeres Bild der Stoffwechselsituation und der Herz-Kreislauf-Gesundheit (2).

Wie entsteht ein hoher Cholesterin? Die häufigsten Ursachen
Ein erhöhter Cholesterinspiegel entsteht in den seltensten Fällen durch einen einzigen Auslöser. Meistens spielen mehrere Faktoren zusammen, die sich über längere Zeit auf den Fettstoffwechsel auswirken. Wer diese Zusammenhänge versteht, kann gezielter an den richtigen Stellschrauben ansetzen.
-
Ein wichtiger Einflussfaktor ist die tägliche Ernährung. Besonders eine hohe Aufnahme von gesättigten Fettsäuren und Transfetten kann den Cholesterinspiegel erhöhen. Diese stecken vor allem in frittierten Lebensmitteln, stark verarbeiteten Produkten, fettreichem Fleisch und industriell hergestellten Backwaren. Gleichzeitig fehlt in vielen modernen Ernährungsweisen ein ausreichender Anteil an Ballaststoffen, die dazu beitragen können, überschüssiges Cholesterin im Darm zu binden und auszuscheiden.
-
Auch körperliche Aktivität spielt eine zentrale Rolle. Wenn Bewegung im Alltag zu kurz kommt, wirkt sich das häufig negativ auf den Fettstoffwechsel aus. Regelmäßige Bewegung kann dazu beitragen, das HDL Cholesterin zu erhöhen und gleichzeitig das LDL Cholesterin positiv zu beeinflussen. Bereits moderate Aktivitäten wie zügiges Gehen, Radfahren oder Schwimmen können hier einen spürbaren Unterschied machen.
-
Ein weiterer wichtiger Faktor ist das Körpergewicht, insbesondere das sogenannte viszerale Fett im Bauchraum. Dieses Fettgewebe ist stoffwechselaktiv und kann das Blutfettprofil ungünstig beeinflussen. Schon eine moderate Gewichtsreduktion kann sich positiv auf die Cholesterinwerte auswirken.
-
In manchen Fällen liegt die Ursache auch in der genetischen Veranlagung. Bei einer familiären Hypercholesterinämie ist der LDL Cholesterinwert unabhängig vom Lebensstil dauerhaft erhöht. In solchen Fällen reicht eine Veränderung der Lebensgewohnheiten allein oft nicht aus, sie kann jedoch eine sinnvolle Unterstützung zur medizinischen Behandlung darstellen (3).

Welche Folgen hat ein zu hoher Cholesterin?
Ein erhöhter Cholesterinspiegel bleibt lange unbemerkt und genau das macht ihn so tückisch. Viele Menschen haben über Jahre hinweg erhöhte Werte, ohne es zu bemerken. Im Körper können sich jedoch im Hintergrund Veränderungen entwickeln, die langfristig ernsthafte Folgen haben können.
-
Wenn sich zu viel LDL Cholesterin im Blut befindet, kann es sich in den Gefäßwänden ablagern. Diese Ablagerungen, sogenannte Plaques, führen dazu, dass die Blutgefäße nach und nach enger und unflexibler werden. Dadurch kann die Durchblutung beeinträchtigt werden.
-
Problematisch wird es vor allem dann, wenn solche Plaques aufreißen. An dieser Stelle kann sich ein Blutgerinnsel bilden, das das Gefäß plötzlich verschließt. Passiert das in den Herzkranzgefäßen, kann ein Herzinfarkt die Folge sein.
-
Auch die Gefäße, die das Gehirn versorgen, können betroffen sein. Verengungen oder Verschlüsse in diesem Bereich erhöhen das Risiko für einen Schlaganfall deutlich.
-
Ebenso können die Gefäße in Armen und Beinen betroffen sein. Eine verminderte Durchblutung kann sich hier durch Schmerzen beim Gehen oder durch schlecht heilende Wunden bemerkbar machen (2).

Die gute Nachricht ist, dass diese Prozesse nicht einfach hingenommen werden müssen. Ein erhöhter LDL Cholesterinwert lässt sich in vielen Fällen durch gezielte Veränderungen im Lebensstil positiv beeinflussen. Dazu zählen vor allem Ernährung, Bewegung und ein bewusster Umgang mit alltäglichen Belastungen.
Besonders spannend ist dabei der Blick auf Rote Bete, die aufgrund ihrer Inhaltsstoffe zunehmend in den Fokus einer herzbewussten Ernährung rückt.
Rote Bete: Der unterschätzte Allrounder für Herz und Gefäße
Wenn es um pflanzliche Ansätze im Zusammenhang mit einem erhöhten Cholesterinspiegel geht, stehen oft Klassiker wie Hafer oder Knoblauch im Vordergrund. Dabei wird ein Lebensmittel häufig unterschätzt, das in den letzten Jahren zunehmend wissenschaftlich betrachtet wird, die Rote Bete. Die Knolle bringt ein bemerkenswertes Nährstoffprofil mit, das verschiedene Prozesse im Herz Kreislauf System unterstützen kann.
Was macht Rote Bete so besonders?
Rote Bete liefert ein Nährstoffprofil, das in dieser Kombination einzigartig ist:
- Nitrate: Diese werden im Körper zu Stickstoffmonoxid umgewandelt. Dieser Botenstoff trägt dazu bei, dass sich die Gefäße entspannen können. Studien deuten darauf hin, dass dies mit positiven Effekten auf den Blutdruck verbunden sein kann.
- Betaine: Dabei handelt es sich um eine natürliche Verbindung, die im Homocystein Stoffwechsel eine Rolle spielt. Homocystein wird in der Forschung als ein unabhängiger Risikofaktor für Herz-Kreislauf-Erkrankungen diskutiert.
- Betalaine: Diese sekundären Pflanzenstoffe sind für die intensive rote Farbe verantwortlich. Gleichzeitig werden ihnen antioxidative Eigenschaften zugeschrieben, die den Körper im Umgang mit oxidativem Stress unterstützen können (4).

Was sagt die Forschung zu Rote Bete?
Die wissenschaftliche Forschung zu Roter Bete konzentriert sich vor allem auf ihren Einfluss auf den Nitratstoffwechsel und verschiedene Aspekte der Herz-Kreislauf-Gesundheit. Im Mittelpunkt steht dabei die Frage, wie sich regelmäßiger Verzehr auf Blutdruck, Gefäßfunktion (5), Stoffwechselmarker (6) und Ausdauerleistungsfähigkeit (7) auswirken kann.
Zudem zeigen erste Studien positive Ergebnisse im Zusammenhang mit der Reduzierung von erhöhten LDL-Cholesterinwerten (8).
Als mögliche Erklärungen werden mehrere Mechanismen diskutiert:
-
Stickstoffmonoxid ist ein wichtiger Botenstoff, der unter anderem dafür sorgt, dass sich Blutgefäße entspannen und flexibel bleiben können. Ein zentraler Ansatzpunkt im Zusammenhang mit der Gefäßgesundheit ist daher der sogenannte Stickstoffmonoxid-Stoffwechsel.
-
Gerade bei Personen mit erhöhten Cholesterinwerten zeigen Studien interessante Zusammenhänge. So wird beobachtet, dass hohe LDL Werte häufig mit niedrigeren Spiegeln von Nitrat und Nitrit im Blut einhergehen. Diese Stoffe sind wichtige Vorstufen für die Bildung von Stickstoffmonoxid.
-
Das deutet darauf hin, dass ein ungünstiger Fettstoffwechsel möglicherweise auch die Gefäßfunktion beeinflussen kann. Vereinfacht gesagt: Wenn der Cholesterinstoffwechsel aus dem Gleichgewicht gerät, kann das gleichzeitig Prozesse betreffen, die für eine gute Gefäßweite und Durchblutung wichtig sind (9).
Fermentierte Rote Bete für die optimale Wirkung
Rote Bete gilt grundsätzlich als nährstoffreiches Lebensmittel, bringt jedoch von Natur aus auch Oxalsäure mit sich. Dieser Pflanzenstoff kommt in vielen Gemüsesorten vor und ist für gesunde Menschen in normalen Mengen unproblematisch. In bestimmten Fällen lohnt es sich jedoch, genauer hinzuschauen.
Oxalsäure kann Mineralstoffe wie Calcium, Magnesium und Eisen binden und damit deren Aufnahme im Körper etwas verringern. Außerdem spielt sie bei Menschen, die zu Nierensteinen neigen, eine zusätzliche Rolle, da sich hier eine höhere Oxalsäurezufuhr ungünstig auswirken kann.
Eine Möglichkeit, diese Eigenschaften positiv zu beeinflussen, ist die Fermentation. Dabei handelt es sich um ein natürliches Verfahren, bei dem Mikroorganismen die Lebensmittelstruktur verändern und weiterverarbeiten (10, 11).

Was passiert bei der Fermentation?
-
Durch die Fermentation kann der Gehalt an Oxalsäure deutlich sinken. Dadurch wird die Rote Bete oft besser verträglich und Mineralstoffe können dem Körper leichter zur Verfügung stehen.
-
Die pflanzlichen Zellstrukturen werden teilweise aufgespalten. Dadurch können wertvolle Inhaltsstoffe wie Polyphenole und Betain vom Körper leichter aufgenommen werden.
-
Während der Fermentation entstehen Stoffwechselprodukte, die in Zusammenhang mit einer unterstützenden Wirkung auf das Mikrobiom stehen.
-
Viele Menschen empfinden fermentierte Lebensmittel als leichter verdaulich als rohe Varianten, insbesondere bei empfindlichem Magen-Darm-System.
Unsere Empfehlung: Fermentierte Rote Bete als Nahrungsergänzung
Betanio PLUS ist ein hochwertiges Bio Rote-Bete-Saftkonzentrat, das die wertvollen Inhaltsstoffe der roten Bete in konzentrierter Form liefert, mit 46-mal weniger Oxalsäure und einem milden, ausgewogenen Geschmack.

In Kombination mit einer ausgewogenen Ernährung, regelmäßiger Bewegung und einem bewussten Umgang mit Stress wird fermentierte Rote Bete zu einem natürlichen Baustein deiner Strategie gegen erhöhte Cholesterinwerte.
Fazit
Ein erhöhter Cholesterinwert entsteht in der Regel nicht durch einzelne Auslöser, sondern entwickelt sich über längere Zeit. Entsprechend braucht es auch bei der Veränderung Geduld und Kontinuität. Dazu gehören eine überwiegend pflanzenbasierte und ballaststoffreiche Ernährung, regelmäßige Bewegung, ausreichend Schlaf, ein bewusster Umgang mit Stress sowie gezielte natürliche Unterstützungen wie Betanio PLUS. Erste Veränderungen im Blutbild zeigen sich meist nicht sofort. Daher ist es sinnvoll, die Werte nach etwa drei bis sechs Monaten erneut kontrollieren zu lassen, um die Entwicklung besser einschätzen zu können.
Literatur
- Biesalski H-K, Grimm P, Nowitzki-Grimm S. Taschenatlas Ernährung. 8., vollständig überarbeitete Auflage. Stuttgart, New York: Georg Thieme Verlag; 2020.
- Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41(1):111–88. Verfügbar unter: https://academic.oup.com/eurheartj/article/41/1/111/5556353?login=false.
- März W, Scharnagl H, Kleber M, Silbernagel G, Nauck M, Müller-Wieland D et al. Labordiagnostik von Fettstoffwechselstörungen. Dtsch Med Wochenschr 2023; 148(23):e120-e146. Verfügbar unter: https://www.researchgate.net/publication/375572651_Labordiagnostik_von_Fettstoffwechselstorungen.
- Punia Bangar S, Sharma N, Sanwal N, Lorenzo JM, Sahu JK. Bioactive potential of beetroot (Beta vulgaris). Food Res Int 2022; 158:111556. doi: 10.1016/j.foodres.2022.111556
.
- He Y, Liu J, Cai H, Zhang J, Yi J, Niu Y et al. Effect of inorganic nitrate supplementation on blood pressure in older adults: A systematic review and meta-analysis. Nitric Oxide 2021; 113-114:13–22. doi: 10.1016/j.niox.2021.04.006
.
- Olas B. The Cardioprotective Role of Nitrate-Rich Vegetables. Foods 2024; 13(5):691. Verfügbar unter: https://www.mdpi.com/2304-8158/13/5/691.
- Silva KVC, Costa BD, Gomes AC, Saunders B, Mota JF. Factors that Moderate the Effect of Nitrate Ingestion on Exercise Performance in Adults: A Systematic Review with Meta-Analyses and Meta-Regressions. Adv Nutr 2022; 13(5):1866–81. doi: 10.1093/advances/nmac054
.
- Karimzadeh L, Sohrab G, Hedayati M, Ebrahimof S, Emami G, Razavion T. Effects of concentrated beetroot juice consumption on glycemic control, blood pressure, and lipid profile in type 2 diabetes patients: randomized clinical trial study. Ir J Med Sci 2023; 192(3):1143–53. doi: 10.1007/s11845-022-03090-y
.
- Kerley CP, Dolan E, Cormican L. Nitrate-rich beetroot juice selectively lowers ambulatory pressures and LDL cholesterol in uncontrolled but not controlled hypertension: a pilot study. Ir J Med Sci 2017; 186(4):895–902. doi: 10.1007/s11845-016-1551-2
.
- Soliman NR, Effat BAM, Mehanna NS, Tawfik NF, Ibrahim MK. Activity of probiotics from food origin for oxalate degradation. Arch Microbiol 2021; 203(8):5017–28. doi: 10.1007/s00203-021-02484-3
.
- Mogna L, Pane M, Nicola S, Raiteri E. Screening of different probiotic strains for their in vitro ability to metabolise oxalates: any prospective use in humans? J Clin Gastroenterol 2014; 48 Suppl 1:S91-5. doi: 10.1097/MCG.0000000000000228
.
